根管治療を終えても、歯の治療が完全に終わったわけではありません。実は、治療後の経過観察がとても重要であり、適切な対応を怠ると再発のリスクも高まる可能性があります。
本記事では、根管治療後の経過観察について以下の点を中心にご紹介します。
- 根管治療の基本とその必要性
- 根管治療後に必要な経過観察と再発時の対応
- 再根管治療の内容と成功率の目安
根管治療後の経過観察について理解するためにも、ご参考いただけますと幸いです。 ぜひ最後までお読みください。
根管治療とは
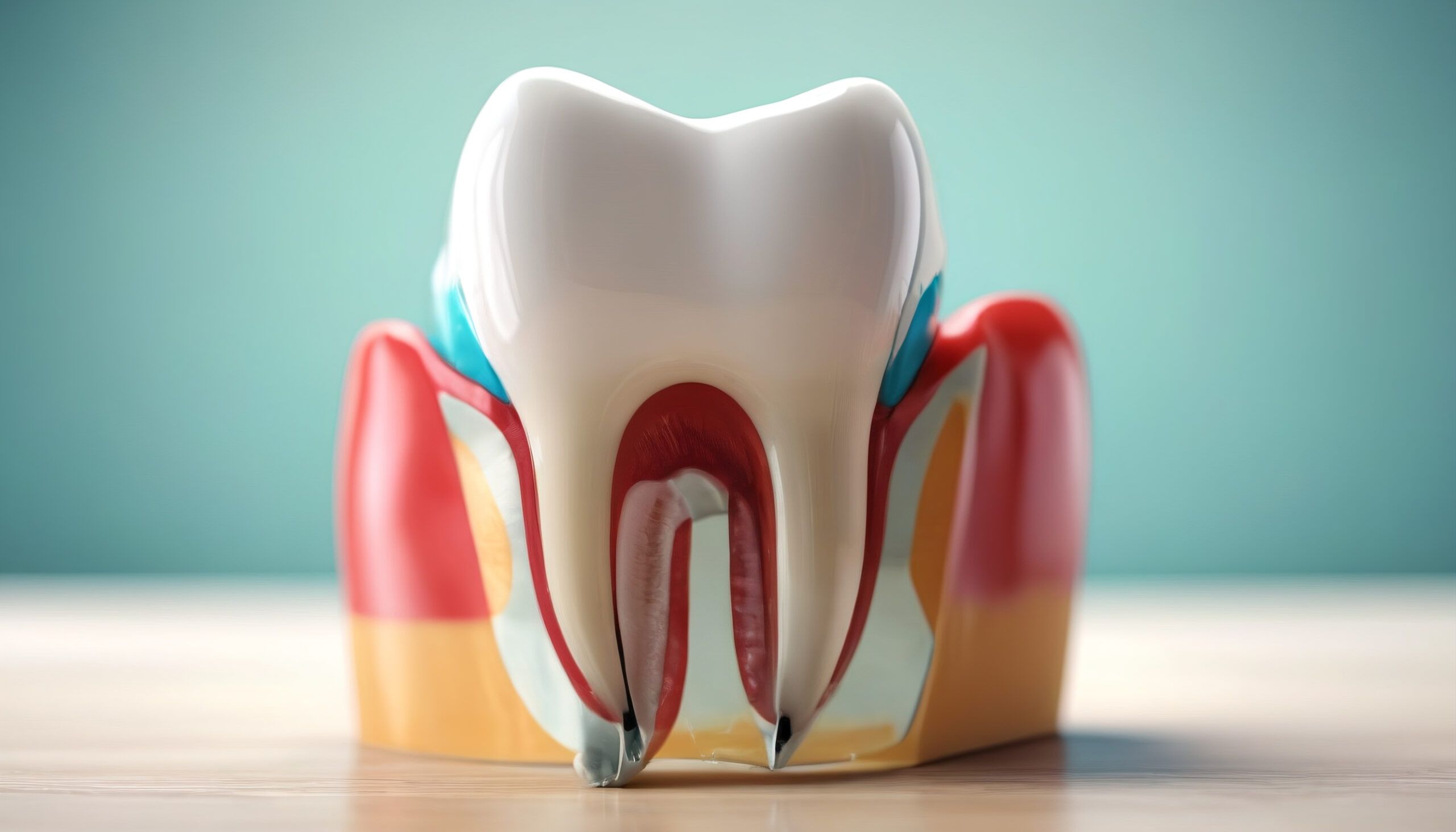
根管治療とは、むし歯や外傷などが原因で歯の内部にある”歯髄(しずい)”と呼ばれる神経や血管が炎症を起こしたり、死んでしまったりした際に行う治療法です。 歯髄に問題が起こると、激しい痛みや腫れ、排膿路の形成などが起き、最終的には歯を失うリスクも高まります。そこで、根管治療では感染した歯髄を除去し、根管内を徹底的に洗浄・消毒してから密封することで、歯を残すことを目指します。
かつては、歯の神経までむし歯が達した場合、主に抜歯が選択されていました。しかし現在は、歯の保存を重視する流れのなかで、根管治療が一般的な治療法として確立されています。根管治療によって、天然歯を維持できる可能性が大きく高まるとされており、噛む機能や見た目を守ることにもつながります。
根管治療は歯科治療のなかでも精密さが求められる処置であり、成功させるためには専門的な知識や技術、そして患者側の協力も欠かせません。治療の内容や必要性を理解し、適切に受けることが歯の健康維持につながる第一歩といえるでしょう。
根管治療が必要な症例

根管治療は、歯の神経や歯根の奥にまで進行したむし歯や炎症に対して行われる治療であり、主に歯髄炎、歯髄壊死、根尖性歯周炎などの症例が対象となります。 これらの症状は、放置すると激しい痛みや腫れ、さらには歯の保存が難しくなる事態を招く可能性があるため、早期発見・早期治療がとても重要です。
以下では、根管治療が必要となる代表的な3つの症例について詳しく解説していきます。
歯髄炎
歯髄炎とは、歯の内部にある神経や血管が集まった歯髄に炎症が起きている状態を指します。
むし歯が進行して歯髄に達すると、強い痛みや熱感、ズキズキとした拍動痛などの症状が現れます。
初期段階では冷たいものや甘いものに反応して痛みを感じる”可逆性歯髄炎”の状態であり、この段階では神経を残せる可能性もありますが、進行すると”不可逆性歯髄炎”へ移行し、神経を取り除かざるを得なくなります。
この場合、根管治療によって歯髄を除去し、感染を防ぐ処置が必要です。
歯髄炎は放置すると炎症が根の先にまで及び、さらに重篤な状態に進行するため、早めの診断と適切な治療が欠かせません。
歯髄壊死
歯髄壊死は、歯髄の細胞が完全に死んでしまった状態であり、進行したむし歯や強い外傷、過去の治療による影響などが原因で発生するとされています。
歯髄が壊死すると神経が機能しなくなるため、痛みが一時的に消えることもありますが、これは治ったわけではなく、むしろ感染が静かに広がっている可能性があります。 壊死した歯髄は細菌の温床となり、やがて歯根の先端に膿が溜まる根尖病変を引き起こすことがあります。
このような場合、根管内の壊死組織と細菌を除去し、無菌状態に整えたうえで薬剤を充填する根管治療が必要です。痛みがないからといって放置すると、周囲の骨や組織にまで炎症が広がる恐れがあるため、注意が必要です。
根尖性歯周炎
根尖性歯周炎は、歯の根の先端(根尖部)に炎症が生じる病気で、多くの場合、歯髄炎や歯髄壊死の進行によって発症します。
根管内で繁殖した細菌が歯根の先まで到達し、周囲の骨に炎症を起こすことで発症します。
急性の場合は、強い痛みや歯の浮いたような感覚、顔の腫れを伴うことがあり、日常生活に支障をきたすこともあります。
一方で、慢性化した場合は自覚症状が少なく、レントゲン検査によって初めて発見されるケースもあります。
治療では、感染源となっている根管内を丁寧に清掃・消毒し、薬剤で密封する根管治療が基本となります。根尖性歯周炎を放置すると、感染がさらに拡大し、顎骨へのダメージや膿瘍形成など重篤な合併症を招くリスクがあるため、早急な対応が求められます。
根管治療の流れ

根管治療は一度で完結することは少なく、複数回の通院が必要です。治療の成功には、正確な診断と丁寧な処置が不可欠です。
ここでは、主な根管治療のステップについて順を追って解説します。
根管内の掃除
治療の第一段階は、感染した歯髄を除去し、根管内を徹底的に清掃・消毒する工程です。 歯の神経が通っている根管はとても細く複雑な構造をしているため、歯科医師は拡大鏡やマイクロスコープなどの器具を用いて慎重に治療を行います。
汚染された組織や細菌を取り除いた後、薬剤を使って根管内を洗浄し、再感染を防ぐように処置します。
感染が強い場合や炎症がひどい場合には、この段階の治療を数回に分けて行うこともあります。
根管充填
根管内がきれいになり、炎症や感染が収まったことが確認されたら、次は根管の密封(根管充填)を行います。
根管を空洞のまま放置すると、再び細菌が侵入して感染する恐れがあるため、ガッタパーチャという材料を使って隙間なく封鎖します。
この工程は、根管治療の成功率に直結する重要なステップであり、歯科医師の技術と精密な作業が求められます。
土台作り
根管充填が完了した後は、失われた歯質を補うための”土台(コア)”を製作します。 根管治療を行った歯は、内部構造がもろくなっているため、そのままでは噛む力に耐えられません。
そのため、金属や樹脂などを使って補強し、被せ物を支える基盤を形成します。
土台の安定性は、最終的な被せ物のフィット感や耐久性に大きく影響するとされています。
被せ物の治療
最後に、歯全体を覆う被せ物(クラウン)を装着して、治療は完了します。 被せ物には保険適用の金属製クラウンや、自費診療によるセラミック製のクラウンなど、さまざまな種類があります。
見た目や耐久性を考慮して適切な素材を選ぶことが大切です。被せ物を装着することで、治療した歯を保護し、噛む機能を回復させることができます。
根管治療の流れは複数段階にわたりますが、どの工程も歯の保存と健康を守るために欠かせません。適切な処置を受けることで、抜歯を回避し、自身の歯を長く使い続けることが可能になるとされています。
根管治療後の経過観察
根管治療は完了したら終わりではなく、その後の経過観察とメンテナンスがとても重要です。再発を防ぎ、治療した歯を長持ちさせるためには、適切なフォローアップが欠かせません。ここでは、根管治療後の経過観察の必要性や期間、注意点について詳しく見ていきましょう。
根管治療の経過観察の必要性
根管治療によって感染源を取り除いても、歯根の先に残る炎症が消えるまでには時間がかかります。
また、治療中に見落とされた根管や、細菌が再侵入するリスクもゼロではありません。そのため、定期的にレントゲン撮影や視診を行い、歯根の状態を確認することが求められます。特に、治療直後の数ヶ月間は再感染の可能性が高いため、歯科医師による継続的なチェックが欠かせません。
経過観察の期間
根尖性歯周炎による根管治療が行われた後は、1年以内に治癒することが多いといわれています。しかし、治癒までに長期経過を要することもあり、4〜7年以上継続するケースもあります。
そのため、治癒過程が良好であれば経過観察の期間は1年程度となりますが、患者さんの治癒の状態によって経過観察のペースや期間は大幅に変わります。
また、一旦治癒に向かっていた患者さんが再発するケースも少なくないため、治療後も定期的な経過観察を行いながら、状況に応じた処置を行っていくことが歯を長く保つために重要です。
痛みや腫れなどの症状がないからといって通院を辞めずに、歯科医師の指示に従い、定期的な検診を続けることが大切です。
根管治療後のメンテナンス
根管治療を終えた歯は、健康な歯と比べて再感染や破折のリスクが高くなっています。 そのため、治療後も日常的な口腔ケアを徹底することが大切です。
歯磨きやフロスによる清掃に加えて、定期的な歯科医院でのプロフェッショナルケアも効果的とされています。
また、歯ぎしりや食いしばりの癖がある方、噛み合わせが悪い方は、ナイトガードの使用を検討することで歯への負担軽減が期待できます。
メンテナンスを怠ると、せっかくの治療が無駄になってしまう可能性もあるため、継続的なケアを習慣化することが求められます。
根管治療後にむし歯が再発したら
治療後の歯にむし歯が再発することは珍しくありません。
特に、被せ物と歯の境目に汚れが溜まりやすく、そこから細菌が入り込んで二次的なむし歯が発生することがあります。むし歯の進行度によっては、再度の根管治療や被せ物の交換が必要となる場合もあります。
再発が疑われる場合には早めに歯科医院を受診し、適切な対応をとることが重要です。早期発見・早期治療によって、歯の保存率を高めることができるとされています。
再根管治療の基礎知識

根管治療を受けたにも関わらず、再び痛みや腫れなどの症状が出ることがあります。そのような場合、再根管治療という選択肢が検討されます。ここでは、再根管治療とは何か、その流れや成功率について詳しく解説していきます。
再根管治療とは
再根管治療とは、一度根管治療を行った歯に再び感染や炎症が起きた際に実施される再治療のことです。
通常の根管治療では、感染した神経や細菌を取り除き、根管内を清掃・消毒してから薬剤で密閉します。
しかし、何らかの理由で完全に細菌を取り除けなかった場合や、時間の経過とともに被せ物や充填材が劣化し、再び細菌が侵入して炎症が再発することがあります。 こうしたケースでは、再根管治療を行うことで症状の改善と歯の保存を目指します。
ただし、初回の治療で歯の内部がすでに複雑な形状に変化していたり、被せ物の除去が困難だったりするため、治療の難易度は高くなる傾向があります。
そのため、再根管治療を行う際は、マイクロスコープ(歯科用顕微鏡)や歯科用CTなどの設備を用いて、経験豊富な歯科医師による精密な診断と処置が求められます。
再根管治療の流れ
再根管治療の流れは、通常の根管治療と基本的には同様ですが、追加の処置やより慎重な操作が必要となります。
まず、すでに装着されている被せ物や土台(コア)を丁寧に外した後、感染源となっている古い充填材や細菌、壊死した組織を取り除きます。
特に、前回の治療で見落とされていた副根管や湾曲した根の処置が重要で、マイクロスコープなどの先端機器を用いることで、肉眼では確認しにくい部分まで丁寧に清掃・消毒できます。 根管内部がきれいになったことを確認できれば、再び薬剤で密封(根管充填)を行い、新たな土台を築いてから、最終的な被せ物を装着します。
治療期間はケースによって異なりますが、通常は数回に分けて通院することが多く、感染状態や歯の状態によってはさらに長期間かかる場合もあるとされています。
再根管治療の成功率はどのくらい?
再根管治療の成功率は、初回治療と比較するとやや低くなりますが、技術と設備が整った環境で行えばより効果が期待できます。
再根管治療の成功率は60〜80%程度とされており、治療精度や感染の範囲、根管の形状などさまざまな要因が影響します。
近年では、マイクロスコープや歯科用CT、ニッケルチタン製のファイルなどの先進技術を活用することで、見逃されがちな副根管や細かい病巣まで処置できるようになり、成功率の向上に大きく貢献しています。
ただし、再治療では歯質の削除量が増えるため、歯の耐久性が弱まり、破折のリスクが高まるというデメリットもあります。
さらに、再根管治療がうまくいかなかった場合には、歯根端切除術や抜歯など、ほかの選択肢を検討せざるを得ないこともあります。
治療の適否や成功の可能性については、事前に専門の歯科医師と十分に相談し、適切な治療方針を決定することが大切です。
まとめ

ここまで根管治療後の経過観察と、再発時の対応についてお伝えしてきました。記事の要点をまとめると以下のとおりです。
- 根管治療の基礎知識:歯髄炎や根尖性歯周炎など、重度の歯の感染症に対する根管治療は、歯を保存するための重要な処置です。
- 経過観察と再発への備え:治療後も数ヶ月から数年にわたって経過観察が必要で、むし歯の再発を早期に発見するために定期的なメンテナンスが欠かせません。
- 再根管治療の対処法と成功率:再発時には再根管治療という選択肢があり、精密な診断と適切な技術によって高い成功率が期待できます。
根管治療は一度完了すれば終わりではなく、むしろそこからがスタートです。再発を防ぎ、歯の健康を長く維持するためにも、治療後のアフターケアや定期検診をしっかりと受けることが大切です。
これらの情報が少しでも皆さまのお役に立てば幸いです。最後までお読みいただき、ありがとうございました。