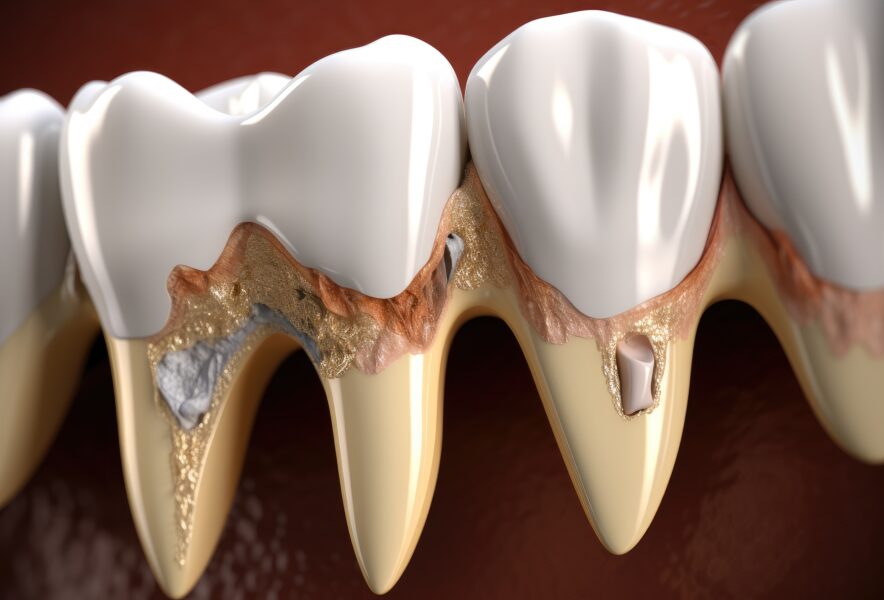
感染根管治療とは、歯の内部にある根管が細菌感染を起こした際に行われる治療法です。再感染を防ぎますが、根管の形状が複雑であったり、感染が根の先端まで及んでいたりするケースでは、治療が難航することも少なくありません。
本記事では感染根管治療の術式について以下の点を中心にご紹介します。
- 感染根管治療とは
- 感染根管治療が必要になる症状
- 感染根管治療のメリットやデメリット
感染根管治療の術式について理解するためにもご参考いただけますと幸いです。ぜひ最後までお読みください。
感染根管治療とは
感染根管治療とは、歯の根管内部に細菌が感染し、炎症が起きている状態を治療する方法です。むし歯が進行して歯髄が細菌に侵されると、歯の内部で細菌が増殖し、根尖性歯周炎を引き起こします。
根尖性歯周炎になると、痛みや腫れが生じ、骨が溶けて歯がぐらつき、抜歯が必要になることもあります。また、一度神経を取った歯でも根管内に細菌が侵入すると、同じ症状を引き起こすことがあります。
そのため、感染根管治療では、根管内の感染物質や汚染物を徹底的に除去し、消毒して無菌状態を確保します。その後、樹脂などを用いて根管を緊密に充填し、再感染を防ぎます。しかし、すでに感染が広がっているケースや根管形状が複雑な場合には、無菌環境を維持することが難しく、治療が困難となることもあります。
感染根管治療が必要になる症状

感染根管治療が必要になる症状は以下のとおりです。
慢性期
慢性期の感染根管治療が必要になる症状は、普段は痛みを感じないものの、体調が悪い時や疲れている時に歯の根の先に鈍い痛みやうずきを感じることです。
また、歯肉を指で押したり物を噛んだりした際に違和感を覚えることもあります。さらに、歯肉に小さな穴が開き、そこから膿が出ることがあり、腫れたり潰れたりを繰り返すことも特徴です。
膿が出ることで痛みが軽減される場合もありますが、根本的な感染は治っていないため、放置すると悪化する恐れがあります。
急性期
急性期の感染根管治療が必要になる症状は、特定の歯に突然激しい痛みが起こり、痛み止めを飲んでもほとんど効果がない場合です。
この痛みはズキズキと脈打つような痛みで、特に夜間に強くなり、眠れない程辛いことがあります。また、歯茎が腫れ始め、上の歯の場合は目の下まで、下の歯の場合は首のあたりまで腫れが広がることもあります。
さらに、喉の腫れによって飲み込みが困難になることもあります。
根管治療のなかでも感染根管治療が難しい理由

根管治療のなかでも感染根管治療が難しい理由を以下で詳しく解説します。
根管の形が複雑だから
感染根管治療が難しい理由の一つ目は、歯の根管が複雑な形状をしていることです。なかでも、奥歯では、根管が3〜4本存在することが多く、それぞれが細く曲がりくねった形をしているため、器具を入れて清掃や消毒を行うこと自体が困難です。
さらに、前歯や奥歯の根管には「側枝」と呼ばれる枝分かれした細い管が存在することがあります。これらの側枝はレントゲン写真には写らないことが多く、目視で確認できません。
そのため、根管治療を行っても側枝部分に細菌が残ってしまうケースがあり、再感染や膿の発生を引き起こす原因となります。根管の形状が複雑である程、無菌状態を確保することが難しく、治療の成功率に影響を及ぼします。
細菌が入り込んでいるから
感染根管治療が難しい理由の二つ目は、すでに根管内に細菌が入り込んでいるためです。抜髄(歯髄を除去する治療)の場合、歯髄がまだ生きているため、感染している細菌の数は限られています。しかし、失活歯(神経が死んだ歯)では、治療が始まる前から細菌が根管内に広がっており、根管の壁やその周囲にも細菌が入り込んでいる可能性があります。
これらの細菌をすべて取り除かなければ、感染根管治療は成功しません。しかし、細菌が入り込んでいる根管壁や周辺部分は目に見えず、無菌状態にすることは容易ではありません。さらに、再治療となる根管では、以前の治療で根管が削られたり、治療器具が折れ込んでいたりして、器具が入りにくくなっていることもあり、成功率がさらに低下する要因となります。
感染根管治療のメリット・デメリット

感染根管治療にはどのようなメリットとデメリットがあるのでしょうか? 以下で解説します。
感染根管治療のメリット
感染根管治療のメリットは以下のとおりです。
・感染の除去と炎症の軽減
感染根管治療を行うことで、細菌に汚染された根管内を徹底的に清掃・消毒でき、根の先で発生している炎症を抑え、膿の袋を消失させることが期待できます。
・再発リスクの低減
特に保険外の被せ物や詰め物を装着する際、事前に感染根管治療を行うことで、細菌感染による再発のリスクを抑えられ、被せ物や詰め物を壊すことなく長期間安定した状態を維持できます。
・抜歯の回避と費用負担の軽減
感染根管治療によって歯を保存できる可能性が高まります。抜歯を避けられることで、入れ歯やブリッジ、インプラントといった補綴処置の必要がなくなり、経済的負担を抑えることにもつながります。
感染根管治療は難易度が高い反面、長期的な口腔機能を確保するために推奨されている治療法です。
感染根管治療のデメリット
感染根管治療のデメリットは以下のとおりです。
・成功率は個人差がある
感染根管治療は精密な技術を必要とし、治療の成功率は60〜70% 70〜90%程度とされています。根管内に細菌が除去されなかったり、複雑な根管形状によって消毒が不十分だったりする場合、再感染が起こりやすく、治療が長引くこともあります。また、治療成功率は個人差や治療環境によっても影響を受けるため、難しい場合があります。
・外科的処置が必要になることがある
感染根管治療がうまくいかない場合、さらなる治療として「歯根端切除術」が必要になることがあります。これは、感染源である根の先端部分を切り取って取り除く外科的な処置で、専門的な技術と経験が求められる治療法です。外科的な介入が必要となると、患者さんへの負担もさらに大きくなります。
・歯根破折のリスクがある
同じ歯に何度も感染根管治療を繰り返すと、根管内を削ることによって歯根の壁が薄くなり、歯根破折のリスクが高まります。歯根が折れてしまうと、その歯を保存することが難しくなり、最終的に抜歯せざるを得ないケースもあります。特に再治療を重ねる際には、歯の構造を損なわないように細心の注意が必要です。
これらのデメリットを十分に理解し、治療方針を慎重に検討することが大切です。
感染根管治療の術式
感染根管治療には、どのような術式があるのでしょうか。以下で見ていきましょう。
麻酔
感染根管治療では、歯の神経を取り除く際に痛みを感じさせないようにするために、まず麻酔を行います。
主に使用されるのは「浸潤麻酔(しんじゅんますい)」で、歯茎から麻酔液を注射し、骨の内部へ浸透させることで痛みを和らげます。この方法は上顎の歯や前歯の治療に効果が期待できますが、下顎の奥歯は骨が厚く浸潤麻酔が効きにくいことがあるため、「伝達麻酔法」が併用されることもあります。
伝達麻酔法とは、下顎を支配する神経が通る経路に麻酔薬を作用させる方法で、お口の周りの広範囲に麻酔効果が期待できます。特に下顎の奥歯に対しては、しっかりと麻酔が効いていることを確認した後に治療が始められます。
また、急性期で痛みが強く麻酔が効きにくい場合は、事前に抗生物質や鎮痛剤を用いて症状を緩和させたうえで治療を行うこともあります。
古い被せ物・土台の除去
感染根管治療を行う際には、まず古い被せ物や詰め物、土台を取り除くことが必要です。銀歯やセラミックなどの人工物が残っていると、歯の内部をしっかり確認できず、正確な診断や治療が難しくなります。
また、感染が歯の中まで広がっているケースでは、被せ物や土台自体にも細菌が付着していることが多く、そのままでは根管内の無菌化ができません。
被せ物や土台を除去する際には、歯の構造を傷つけないように慎重に取り外し、内部を徹底的に確認します。さらに、人工物を外した後には、むし歯染色液を使ってむし歯部分を染め出し、残存しているむし歯をしっかり除去します。
特に、人工物の下にむし歯が隠れていることが多いとされているため、細かい部分まで丁寧に処置を行います。
ラバーダムの設置
感染根管治療を行う際には、唾液による細菌の混入を防ぐために「ラバーダム」というゴム製のシートを使用する場合があります。
しかし、感染根管治療が必要になる歯は、大きなむし歯などによって歯の頭が大きく欠けていることが多く、そのままではラバーダムをしっかりと固定できないことがあります。そのため、コンポジットレジンと呼ばれる材料を使い「隔壁」と呼ばれる仮の壁を作り、ラバーダムを設置できる状態に整えます。
根管の清掃・殺菌
感染根管治療において、根管の清掃と殺菌は重要な工程です。まず、見つけた根管に「ファイル」と呼ばれる細い器具を挿入し、内部の清掃を行います。根管は先に進む程細くなるため、使用するファイルも髪の毛のように細いものから太いものまでさまざまです。
清掃では、超音波ファイルやステンレスファイル、ニッケルチタンファイルなどの専用器具を用いて、根管内にこびりついたむし歯や細菌の塊を機械的に除去します。また、マイクロスコープを使用することで、肉眼では見落としやすい細かな部分まで確認でき、徹底した清掃ができます。
清掃後は、消毒薬を根管内に注入して細菌を殺菌し、仮封(仮の蓋)をして密閉します。この工程を数回繰り返すことで、根管内の無菌化を図ります。
根管内の洗浄
感染根管治療では、ファイルによる機械的な清掃だけでは、細かい場所に潜む細菌を除去することはできません。
そのため、機械的な清掃の後には、消毒薬を用いた「根管内の洗浄」を行います。消毒薬を根管内に注入し、細菌や汚染物質をできるだけ除去することで、無菌状態に近づけます。
根管内の洗浄が不十分であれば、治療後に炎症や再感染を引き起こす可能性があるため、細心の注意を払いながら徹底的に行われます。
根管充填
清掃した根管内には、細菌の繁殖を防ぐために、隙間なく薬剤を充填します。感染部分を取り除いた後、根管内には空間ができるため、その空間にガッタパーチャやMTAセメントなどの薬剤を使ってしっかりと封鎖します。
薬剤を充填した後は、レントゲンを撮影し、薬剤が根の先端まで届いているか、または空気が入っていないかを確認します。万が一、隙間が残っている場合は、再発を防ぐために薬剤の再充填が必要になります。また、歯髄を取り除いた後は、消毒用の薬剤を入れて仮封を施し、後日あらためて薬剤を充填することもあります。
歯冠修復処置
感染根管治療が完了した後には、歯の保護と機能回復を目的とした「歯冠修復処置」を行います。治療を行った歯は、内部を削ったり消毒を行ったりする過程で構造が弱くなっていることが多いとされているため、感染が広がっていた場合は歯を支える部分が大きく欠損していることもあります。
そのため、治療後の歯をしっかり保護し、再感染を防ぐために「土台(コア)」と「被せ物」を装着することが重要です。まず、根管内に金属やレジンなどの素材を使って土台を製作し、歯の強度を高めます。次に、その上にレジンやセラミックでできた被せ物を装着し、歯を保護するとともに噛む機能を回復させます。
定期健診
感染根管治療や抜髄が成功し、精度の高い土台や被せ物が装着されたとしても、定期的なメンテナンスを怠ると、再び細菌が根管内に侵入し感染が再発するリスクがあります。
特に、日常の歯磨きだけでは取り除けない汚れや細菌が溜まることもあるため、治療後も定期的に歯科医院を受診することが重要です。定期健診では、治療箇所の状態を確認するだけでなく、クリーニングや歯磨き指導を通じて清潔な口腔環境を保つサポートが受けられます。
また、早期に問題を発見し対処することで、歯の寿命を長く保てます。したがって、感染根管治療を成功に導くためには、治療後のケアと定期的なチェックを欠かさず行うことが大切です。
感染根管治療回数・期間

感染根管治療は、抜髄治療とは異なり、根管内に細菌感染が広がっているため、清掃や消毒を繰り返し行う必要があります。根管を拡大する際に使用するファイルのサイズも、抜髄治療より大きくなり、治療回数や期間が長くなるとされています。
・保険診療の場合
保険診療での感染根管治療では、3〜5回程度の通院が必要とされます。特に複数の根管を持つ奥歯や、根尖病巣(歯根の先に膿が溜まっている状態)が大きい場合には、10回近くかかることもあります。通院は週に1回程度のペースで行い、よい状態であれば1ヶ月前後で治療が完了します。
・自由診療の場合
自由診療では、マイクロスコープやNi-Tiファイルなどの先進的な器具を用いて治療を行うため、成功率の向上と治療回数の削減が期待できます。また、ラバーダムを使用した無菌処置を徹底することで、効率的に治療が進められるため、3回程度の通院で完了することもあります。
治療期間は感染の程度や歯の状態によって異なり、短くて1ヶ月、長い場合は数ヶ月かかることもあることを理解しておきましょう。
まとめ
ここまで感染根管治療の術式についてお伝えしてきました。感染根管治療の術式についての要点をまとめると以下のとおりです。
- 感染根管治療とは、歯の内部にある神経(歯髄)が細菌に感染し、炎症や膿が根の先に広がってしまった際に行う根管治療の一種である
- 体調が悪い時や疲れている時に歯の根の先に鈍い痛みやうずきを感じる、急性期は、歯に突然激しい痛みが起こり、痛み止めを飲んでもほとんど効果がない場合には、感染根管治療が必要になる
- 感染根管治療は、根管内に侵入した細菌や汚染物質をしっかりと取り除ける点がメリットとして上げられるが、治療の成功率は個人差や治療環境によって差があることがデメリットとして挙げられる
感染根管治療は、根管の複雑さや再感染リスクがあり、成功率には個人差があるため、慎重な処置が求められます。
最後までお読みいただき、ありがとうございました。